Planifier et mettre en œuvre un projet institutionnel de soins palliatifs généraux EN EMS
Pistes de travail
Un guide édité par l’ADSP BEJUNE
INTRODUCTION
Le mouvement des soins palliatifs a été précurseur, et est toujours à la pointe, de notions très actuelles : une approche globale du patient, l’intégration des proches dans la prise en soin, le travail en interdisciplinarité, le respect de l’autonomie du patient, un accompagnement humain des patients permettant une fin de vie dans la dignité.
Les soins palliatifs modernes, lancés en Grande-Bretagne dans les années 60, sont une discipline encore jeune et en plein développement. La Suisse s’est dotée en 2010 d’une stratégie nationale en la matière, qui a donné un élan important, visant à assurer l’accès à ces soins à l’ensemble des patients le nécessitant et à diminuer des différences cantonales encore importantes. Le 18 septembre 2020, le Conseil fédéral a approuvé le rapport « Améliorer la prise en charge et le traitement des personnes en fin de vie ». Ce rapport recommande la mise en œuvre d’une série de mesures visant à promouvoir les soins palliatifs. Après le Conseil des États le 15 décembre 2020, le Conseil national a adopté le 16 juin 2021 la motion « Pour un financement adéquat des soins palliatifs ». Les deux chambres fédérales sont donc favorables à ce qu’un traitement et une prise en charge adaptés aux besoins des personnes en fin de vie soient garantis dans toute la Suisse et que leur financement soit assuré.
Le développement et le financement des soins palliatifs sont donc à l’agenda de la politique fédérale. Des développements positifs sont attendus ces prochaines années.
Une stratégie intercantonale
Les cantons de Berne (pour l’arrondissement administratif du Jura bernois), du Jura et de Neuchâtel collaborent depuis 2007 dans le domaine des soins palliatifs. Ils ont adopté en 2017 une stratégie BEJUNE en matière de soins palliatifs portant sur les années 2017 à 2027. Cette stratégie vise à permettre à l’ensemble de la population de la région BEJUNE l’accès à des soins palliatifs de qualité, adaptés à la situation et aux besoins singuliers de la personne et de son entourage.
La mise en œuvre de cette stratégie a été confiée à l’Association pour le développement de soins palliatifs BEJUNE (ADSP BEJUNE). Le présent document s’inscrit dans ce cadre. Il constitue une réalisation des mesures visant à internaliser et renforcer les soins palliatifs généraux dans les lieux de vie/soins (mesure 2.1.1.) et à formaliser les procédures internes concernant les soins palliatifs dans les institutions (mesure 3.2.3). Il traite également de la problématique de la sensibilisation et de la formation des professionnels (mesures 3.1.2 et 3.2.2).
Une demande du terrain
Lors de la présentation de la stratégie et de la plateforme palliactif.ch aux associations faîtières des EMS (ADIRO, Curaviva Jura et ANEMPA) en avril et septembre 2019, le besoin de bénéficier de modèles ou d’un guide pour établir les concepts de soins palliatifs a été exprimé. La modification en octobre 2021 du Règlement sur l’autorisation d’exploitation et la surveillance des institutions (RASI) pour les EMS neuchâtelois, comprenant de nouvelles exigences en matière de soins palliatifs, renforce ce besoin. Le présent document se veut donc une réponse concrète aux besoins exprimés par les EMS de l’espace BEJUNE.
Développer sa culture institutionnelle en soins palliatifs
Considérant que chaque institution possède sa propre culture, sa propre organisation et ses propres concepts, il aurait été contre-productif de proposer une solution clé en main ou un modèle-type. Nous considérons qu’un concept de soins palliatifs doit s’intégrer pleinement et de manière cohérente aux autres concepts d’accompagnement et de prise en soin.
L’institution doit donc s’approprier l’approche palliative des soins et conduire un processus d’intégration dans son organisation. Nous avons donc conçu le présent document comme une ressource à la disposition des directions, des cadres et des équipes des institutions pour réaliser ou actualiser cette intégration des soins palliatifs dans leur structure.
Exigences
Conformément à la législation propre à chaque canton, les institutions médico-sociales sont soumises à diverses exigences pour être au bénéfice d’une autorisation d’exploiter.
Trois exigences sont spécifiques aux soins palliatifs et se retrouvent dans le cadre réglementaire des trois cantons BEJUNE. Elles sont décrites dans la Stratégie BEJUNE en matière de soins palliatifs 2017–2027. Il s’agit de la mesure « Internaliser et renforcer les soins palliatifs généraux dans les lieux de vie/soins » (mesure 2.1.1.) :
(…) il est nécessaire pour les différents lieux de vie/soins concernés par des prises en charge de soins palliatifs d’entreprendre une démarche d’internalisation des soins palliatifs.
Idéalement, les trois éléments essentiels d’une bonne internalisation sont les suivants :
Le présent document est axé sur cette exigence de disposer d’un projet institutionnel à même de garantir l’intégration effective des soins palliatifs au sein de l’institution. Le projet institutionnel tel que nous souhaitons le promouvoir intègre les deux autres exigences ayant trait au domaine de la formation du personnel.
Le détail des exigences cantonales fait l’objet de fiches thématiques.
Référentiels
Pour ancrer le développement du concept de soins palliatifs propre à votre institution, nous vous proposons de vous référer aux documents de référence existants.
D’entente avec les représentants des services de la santé publique des cantons BEJUNE, nous nous sommes basés principalement sur les documents suivants :
pour les soins palliatifs généraux
Le présent guide fait référence au cadre général défini par la stratégie nationale des soins palliatifs et principalement dans le document relatif aux soins palliatifs généraux :
- Soins palliatifs généraux. Recommandations et instruments de mise en œuvre, Office fédéral de la santé publique OFSP, Conférence suisse des directrices et directeurs cantonaux de la santé CDS et palliative.ch (2015)
Nous en avons notamment repris la structure relative aux prestations des soins palliatifs généraux (page 19) :
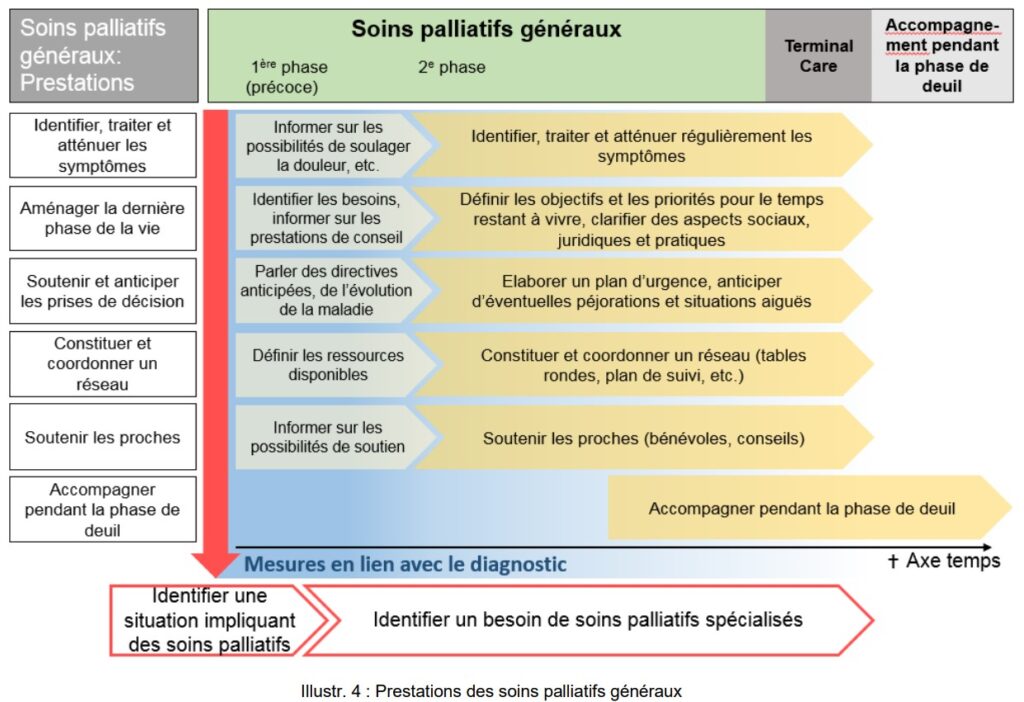
Office fédéral de la santé publique OFSP, Conférence suisse des directrices et directeurs cantonaux de la santé CDS et palliative ch (2015)
pour la structure du concept
Nous nous sommes également inspirés de la structure du concept de soins palliatifs telle que définie dans le document
- Critères de qualité pour les soins palliatifs généraux dans les institutions de soins de longue durée édité par palliative.ch pour la certification du label « qualité dans les soins palliatifs ».
Seule une partie de ces critères nous semblent pleinement pertinents pour répondre aux exigences des trois cantons BEJUNE. Les exigences du label vont au-delà des exigences réglementaires actuelles.
Toutefois, dans un but purement informatif, nous avons répertorié en fin de chaque rubrique les critères de qualité de palliative.ch correspondant à la thématique traitée. L’objectif de cette mention n’est pas d’inciter les institutions à viser la certification, mais de leur proposer des formulations de critères reconnus qui peuvent les aider à mettre en œuvre leur propre concept institutionnel.
Démarche
Concevoir et mettre en œuvre un concept de soins palliatifs dans une institution n’est pas un simple exercice de rédaction, il s’agit d’un véritable projet institutionnel impactant l’ensemble de l’organisation.
Comme pour tout projet institutionnel, l’engagement de la direction est indispensable afin de le légitimer et pour impliquer tous les services et l’ensemble du personnel. L’expertise et l’implication du médecin référent de l’institution constituent également des gages de succès. De manière générale, une démarche participative contribuera à faciliter son implémentation et la mise en œuvre effective du concept de soins palliatifs.
Etat des lieux initial
Chaque institution a développé sa propre pratique dans le domaine des soins palliatifs. Il est probable que certains éléments sont déjà formalisés, voire qu’un concept est déjà existant. Aussi nous vous proposons de démarrer par une autoévaluation de l’existant. Cette première étape permettra d’identifier les forces et les faiblesses du dispositif existant.
Dans ce but, nous mettons en évidence au terme de chaque rubrique des propositions de pistes d’action. Une revue de ces pistes d’action vous permettra d’identifier des aspects déjà réalisés et ceux que vous souhaitez encore développer.
Planifier et mettre en œuvre le projet institutionnel
On ne fait pas évoluer une culture institutionnelle du jour au lendemain. Nous encourageons les institutions à conduire cette démarche de manière progressive et continue. Dans la planification du projet institutionnel, les différents thèmes et pistes d’actions présentés dans ce guide seront regroupés en différentes étapes : celles-ci font sens au niveau de l’EMS, compte-tenu de ses acquis et de ses besoins mis en évidence dans l’état des lieux initial.
Communiquer
Pour garantir une mise en œuvre effective des concepts développés, il convient de les faire connaître par l’ensemble des collaboratrices et collaborateurs. Une information adéquate des partenaires et des bénéficiaires (résident·es et proches) est également à prévoir.
Réévaluer périodiquement
Il convient d’intégrer le concept et les processus relatifs aux soins palliatifs dans la planification périodique de réévaluation et d’actualisation du système de gestion de la qualité de l’institution.
FORME ET CONTENU D’UN CONCEPT DE SOINS PALLIATIFS EN EMS
Le concept de soins palliatifs peut être un concept spécifique. Il est également possible de le développer au sein du concept général des soins et de l’accompagnement. Il convient à chaque institution de choisir l’approche qui s’intégrera le mieux dans son système d’organisation.
Nous vous proposons de retenir les rubriques telles que proposées dans les critères de Qualitépalliative (A. 1.1 – Concept pour les soins palliatifs) :
Le concept pour les soins palliatifs peut être un concept spécifique ou faire partie d’un concept général des soins. Un tel concept comprend au minimum :
- une définition de « soins palliatifs » (« Qu’est-ce que sont les soins palliatifs pour nous ? »);
- le mandat de prestations et les compétences de base de l’institution en lien avec les soins palliatifs ;
- une description du groupe cible des patients de soins palliatifs ;
- une description des prestations de soins palliatifs de l’institution ;
- quelles sont les personnes qui offrent ces prestations et comment le font-elles ; *
- la position de l’institution dans le réseau de soins ;
- le profil d’exigences de l’équipe ;
- une description des principaux processus opérationnels en lien avec le concept de soins palliatifs.
* Cette formulation issue des critères de 2011 a été préférée à celle de 2022 : « une description par qui et comment ces prestations de soins palliatifs sont fournies ».
La neuvième rubrique « une description de la collaboration entre l’aumônerie en tant que spiritual care spécialisé et le spiritual care apporté par d’autres professionnels de la santé » n’est pas traitée de manière séparée, mais est intégrée dans les différentes rubriques (prestations, qui les fournit, réseau de soins, processus opérationnels).
La suite du document est structurée en reprenant chacune des huit rubriques ci-dessus. Pour chaque rubrique nous vous proposons d’une part une présentation de la thématique, d’autre part des pistes d’action pour l’élaboration du concept, enfin des onglets avec des liens vers des « fiches thématiques » et des « documents et autres ressources » visent à compléter votre information et soutenir votre réflexion. Les « critères de qualité de palliative.ch » sont mentionnés à titre informatif.
1 ¦
Définition des soins palliatifs
Il s’agit de répondre à la question « Qu’est-ce que les soins palliatifs pour nous ? ». Convenir d’une vision partagée de ce que sont les soins palliatifs est l’étape première du processus d’intégration des soins palliatifs.
Plusieurs définitions existent. Nous vous proposons d’échanger en équipe pour choisir la définition qui correspond le mieux à la réalité que vous vivez ou que vous souhaitez mettre en place. Ce travail d’échange permet une première appropriation des principes des soins palliatifs. La définition choisie doit ensuite être intégrée dans la documentation interne et externe. Il convient de la communiquer aux collaborateurs (y compris les nouveaux collaborateurs), aux résidents, leurs proches, aux autorités.
2 ¦
Mandat de prestations et compétences de base de l’institution en lien avec les soins palliatifs
En fixant des exigences en matières de soins palliatifs, le cadre réglementaire cantonal confie aux EMS une mission dans ce domaine.
L’institution mentionne de manière explicite que les soins palliatifs généraux font partie de sa mission et qu’elle possède et développe les compétences spécifiques. Cette mention peut se faire dans le cadre de la documentation interne ainsi que dans la communication auprès des résidents, des proches et des acteurs externes. Une mention du mandat de soins palliatifs dans le document décrivant la mission de l’institution (par exemple la charte) semble une solution optimale.
3 ¦
Description du groupe cible des patients de soins palliatifs
Le document Soins palliatifs généraux – Recommandations et instruments de mise en œuvre décrit ainsi le groupe cible des soins palliatifs généraux :
Les patients qui reçoivent des soins palliatifs généraux sont des personnes dont le pronostic vital est engagé en raison de l’évolution d’une maladie incurable ou d’une maladie chronique évolutive ou qui ont atteint la dernière phase de leur existence. L’accent n’est pas mis sur le diagnostic, mais sur les besoins et les préoccupations des patients et de leurs proches. L’évolution démographique fait que les patients en soins palliatifs sont actuellement majoritairement des personnes âgées, voire très âgées, qui résident chez elles ou dans un établissement médico-social (EMS). Ils présentent une grande fragilité, souffrent de maladies cardiovasculaires, de cancers avancés, de défaillances d’organes ou de démence, généralement de plusieurs maladies en même temps (multimorbidité).
Cette description ouvre deux approches possibles pour la définition du groupe cible des patients de soins palliatifs en EMS :
L’approche intégrée
Partant du constat que les résidents qui entrent en EMS y entament leur dernière phase de vie, il s’agit d’offrir à l’ensemble des résidents un accompagnement intégrant les principes des soins palliatifs. Dans cette approche le public cible est donc constitué de l’ensemble des résidents. Les prestations palliatives sont introduites progressivement en fonction des besoins de la personne, ce qui implique une évaluation continue de ses besoins. Lors de l’admission du résident, les mesures précoces sont rapidement mises en œuvre.
L’identification du patient en situation palliative
Cette approche distingue l’accompagnement « ordinaire » de l’accompagnement « palliatif » et offre ainsi la possibilité de développer des protocoles différenciés pour ces deux situations. La difficulté réside dans la détermination du moment du passage à un accompagnement palliatif. Une observation attentive et continue de l’évolution de l’état de santé du résident et de ses besoins est nécessaire. L’introduction d’outils d’évaluation permet d’objectiver les critères.
Des outils d’indentification du patient en situation palliative sont présentés à la rubrique Identifier une situation impliquant des soins palliatifs ci-dessous.
Il appartient à chaque institution de choisir l’approche qui correspond le mieux à sa vision de la prise en soin et de l’accompagnement de ses résidents.
4 ¦
Description des prestations de soins palliatifs de l’institution
Comme structure pour la description des prestations de soins palliatifs de l’institution, nous vous proposons de vous baser sur celle mentionnée dans le document « Soins palliatifs généraux. Recommandations et instruments de mise en œuvre » publié par l’OFSP, la CDS et palliative.ch (2015) et présentée dans le schéma ci-dessous :

Office fédéral de la santé publique OFSP, Conférence suisse des directrices et directeurs cantonaux de la santé CDS et palliative ch (2015)
Les prestations à décrire seront donc :
- Identifier une situation impliquant des soins palliatifs
- Identifier, traiter et atténuer les symptômes
- Aménager la dernière phase de la vie
- Soutenir et anticiper les prises de décision
- Constituer et coordonner un réseau
- Soutenir les proches
- Accompagner pendant la phase de deuil
- Identifier un besoin de soins palliatifs spécialisés
Ces différentes prestations sont présentées dans les rubriques suivantes. Selon le schéma, les prestations sont présentées en deux phases :
- La 1ère phase concerne les mesures précoces qui sont à mettre en œuvre tant au niveau de la structure qu’au niveau des résidents.
- La 2ème phase comprend les mesures spécifiques qui sont adaptées à la singularité de l’état de chaque résident. La phase terminale (terminal care) est un continuum des mesures spécifiques avec une augmentation de leur intensité mais, la plupart du temps, pas de leur complexité.
Identifier une situation impliquant des soins palliatifs
La reconnaissance du fait que la situation d’un·e patient·e est palliative est parfois aisée, voire s’impose d’emblée. Dans de nombreux cas toutefois cette prise de conscience est retardée, ce qui ne permet pas de commencer assez tôt certaines discussions avec la personne concernée et ses proches sur le projet de soin, ou sur les attitudes les plus adaptées. De nombreux outils sont disponibles pour aider les professionnels à identifier précocement le caractère palliatif d’une situation.
Un outil récemment développé par l’équipe du CHUV nous semble le plus pertinent pour la pratique. L’outil ID-PALL cumule plusieurs avantages : court et simple d’utilisation, élaboré pour pouvoir être rempli en équipe interprofessionnelle ou par des soignants, validé scientifiquement. De plus, il comporte une annexe avec un rappel de recommandations pour la mise en pratique de soins palliatifs généraux.
Un autre outil intéressant est l’outil PICT développé et validé en Belgique. Plus médical, il illustre des critères de fragilité et d’incurabilité qui peuvent servir de base concrète à une réflexion en équipe sur ce sujet.
L’outil Pallia 10 CH, diffusé depuis 10 ans dans le réseau, reste un support utile d’aide à la réflexion en équipe sur les situations palliatives. Il nécessite toutefois que la situation soit déjà identifiée comme telle.
Piste d’action
- Implémenter dans l’institution l’usage d’un outil pour identifier les situations palliatives et l’utiliser systématiquement à l’admission du résident et lorsque que l’on constate une péjoration de son état général.
Identifier, traiter et atténuer les symptômes
Les symptômes gênants, qu’ils aient une dimension physique, psychique, sociale ou/et spirituelle, diminuent immanquablement la qualité de vie telle que perçue par le résident. La gestion des symptômes est l’un des objectifs primaires de la prise en soin palliative générale, condition indispensable pour préserver le confort et la notion du bien-être du résident.
Identifier
Un but des soins palliatifs généraux sous l’angle de la médecine est d’identifier précocement les symptômes physiques gênants et de tenter de les rendre plus supportables par des mesures médicales et non médicales. Outre les symptômes physiques et psychiques, il importe aussi d’identifier les facteurs de stress de nature sociale ou spirituelle. Ces éléments peuvent également influencer la perception par le résident de sa qualité de vie. Ils nécessitent fréquemment une recherche ciblée pour les dévoiler car leur impact est généralement moins exprimé par le résident et de ce fait moins identifié par les professionnels.
L’observation de manière factuelle du résident par l’équipe interprofessionnelle et l’identification des symptômes gênants au moyen d’instruments appropriés sont indispensables pour le dépistage de symptômes, les rendre ainsi identifiables et donc évaluables. Cette tâche est l’une des responsabilités de l’infirmière et fait partie de son rôle autonome.
L’utilisation d’outils d’évaluation validés permet une meilleure observation et comparaison de l’évolution des symptômes. La traçabilité de l’évolution et la transmission écrite et orale sont ainsi améliorées. Les outils d’évaluation contribuent au développement d’un langage professionnel commun dans une équipe interprofessionnelle. Par ce biais ils soutiennent également la bonne collaboration entre les différentes professions impliquées. L’introduction des outils d’évaluation validés requiert un savoir-faire et nécessite une formation des équipes interprofessionnelles à leur utilisation.
Pistes d’action
- L’identification des symptômes et le suivi de leur évolution constitue une démarche institutionnelle établie et documentée.
- Dans la planification des soins, prévoir l’utilisation régulière d’outils d’évaluation validés.
Traiter et atténuer les symptômes physiques
Une grande partie des résidents présentent une polymorbidité et une polymédication qui peuvent générer des symptômes multiples qui s’influencent mutuellement.
Le traitement des symptômes et problèmes auxquels le résident accorde la plus grande priorité lui apportera vraisemblablement le plus grand gain en terme de qualité de vie. Une évaluation globale sous l’angle du projet de vie du résident aide l’équipe interprofessionnelle à clarifier l’objectif thérapeutique.
En ce qui concerne les traitements médicamenteux, les règles usuelles en gériatre s’appliquent (par exemple : start low – go slow, galénique adaptée, simplification des traitements, déprescription).
La démarche de soins infirmiers en milieu gériatrique palliatif et les connaissances spécifiques de mesures non médicamenteuses doivent accompagner les traitements médicaux ; elles peuvent contribuer grandement à soulager les symptômes gênants.
Vous trouverez à l’onglet « Documents et autres ressources » ci-dessous différentes recommandations et conseils pour la gestion des divers symptômes gênants.
Piste d’action
- Mettre en place une démarche systématique et structurée de clarification des objectifs thérapeutiques impliquant le résident, les proches et l’équipe interprofessionnelle (à minima médico-soignante). Les objectifs thérapeutiques sont réévalués en fonction de l’évolution de la situation du résident et des observations factuelles.
Atténuer les symptômes psychiques, sociaux et spirituels
Un « soutien psychosocial » signifie que l’on s’intéresse à l’environnement et au contexte familial du résident, aux notions de pertes et deuils, à ses besoins spécifiques (par exemple aspects financiers, prestations des assurances, problèmes juridiques…).
Un « accompagnement spirituel » contribue à améliorer la qualité de vie sur le plan subjectif et à préserver la dignité de la personne face à la maladie, à la souffrance et à la mort. Il soutient les personnes face à leurs besoins existentiels, spirituels et religieux lorsqu’elles recherchent le sens de leur existence.
Suivant les problématiques et/ou besoins du résident ou des proches, suivant la complexité des problèmes hors contexte du « purement médicale », l’évaluation systémique peut relever que l’intervention de professionnels qui exercent leur activité dans les domaines du social, de la psychologie et de l’assistance spirituelle sont nécessaires pour compléter et renforcer celle des professionnels déjà impliqués.
Pistes d’action
- Prévoir l’accès aux offres adaptées dans le domaine de l’accompagnement spirituel ou psychosocial.
- Planifier les offres d’accompagnement dans le plan de soins ainsi que la coordination des transmissions des informations.
Aménager la dernière phase de la vie
La dernière phase de la vie peut se préparer comme n’importe quelle autre étape : les choix sont individuels et personnels en fonction de ce qui est souhaité et de ce qui est réalisable. Le projet de vie du résident permettra de guider le projet de soins. Tous deux visent à respecter ses choix et ainsi sa dignité.
Aménager la dernière phase de la vie est une possibilité que l’on doit offrir aux résidents, toutefois cela ne doit pas être une obligation pour eux.
Pistes d’action
- Le concept comporte une démarche explicite de recueil de données et de documentation des informations nécessaires pour aménager la dernière phase de vie.
- L’institution se positionne clairement en faveur d’une offre d’accompagnement individualisée.
1ère phase (mesures précoces)
Les changements de lieu de vie et de repères liés à l’entrée à l’EMS sont à prendre en compte dans l’accompagnement du résident. Il s’agit de le soutenir dans l’élaboration / l’actualisation de son projet de vie.
Il est important que la situation sociale, l’histoire de vie, les ressources et les besoins spirituels, les valeurs et principes ainsi que les habitudes du résident, de la résidente soient connus, documentés et pris en considération pour les soins.
Accepter que la mort fasse partie intégrante de la vie est l’une des notions fondamentales des soins palliatifs. Aussi, il convient d’aborder les questions en lien avec les éventuelles craintes et les souhaits du résident à propos de la fin de vie et du mourir.
Pistes d’action
- Le concept intègre la démarche de recueil de données dans une vision globale (dimensions physique, psychique, sociale, culturelle et spirituelle). Ces éléments, ainsi que les souhaits exprimés par le résident, guident l’élaboration du projet de soin individualisé.
2e phase (mesures spécifiques)
Il convient de définir les objectifs et les priorités pour le temps restant à vivre. Cela implique, selon la situation, de clarifier certains aspects sociaux, juridiques et pratiques.
Confronté à une situation qui évolue, il n’est pas rare que le résident change d’avis. Le plan de soins devra alors être adapté en continu pour tenir compte de l’évolution de la situation, des besoins et des souhaits du résident. Questionner le sens de chaque soin et intervention, permet de rester en phase avec les priorités définies avec le résident.
Pistes d’action
- A ce stade, le plan de soins prévoit des réévaluations régulières des besoins du résident et de ses proches.
- Des réunions interprofessionnelles ont lieu plus fréquemment afin d’adapter le plan de soins en tenant compte des souhaits et de l’évolution de la situation.
Soutenir et anticiper les prises de décision
Le respect du droit à l’autodétermination d’un résident est une valeur essentielle en soins palliatifs et s’applique tout au long de son parcours dans l’institution et jusqu’à la mort.
Respecter la volonté du patient capable de discernement est capital dans le traitement médical et la prise en soin interprofessionnelle. C’est pourquoi il est interdit de pratiquer tout acte médical allant à l’encontre de la volonté exprimée du patient (directives ASSM).
Les conditions requises pour qu’un résident puisse prendre des décisions éclairées sont l’information précoce et complète sur sa situation médicale ainsi que la communication ouverte et empathique sur les possibilités et les limites des traitements curatifs et des soins palliatifs.
Les acteurs de santé impliqués doivent, suivant les diagnostics médicaux, les symptômes gênants, les circonstances sociales et les difficultés psycho-sociales présents, se projeter dans un futur proche et émettre des hypothèses sur la nature des éventuels problèmes à venir afin de proposer des mesures anticipées adéquates.
1ère phase (mesures précoces)
Durant cette phase, le résident, bien informé, peut prendre part aux diverses discussions, comprendre l’enjeu et exprimer souvent clairement ses souhaits. Ceci est d’autant plus important dans le cas d’une personne atteinte d’une maladie avec un risque de perte progressive de la capacité de discernement (types de démence) ou perte de la parole ou/et mobilité fine (SLA, cancers de la sphère ORL, etc.).
Pistes d’action
- Informer le résident et les proches de l’état de santé d’une manière complète, compréhensible et empathique.
- Soutenir le résident dans la rédaction de ses directives anticipées et documenter la désignation d’un représentant thérapeutique. (Le droit à l’autodétermination implique que l’on respecte le choix de résident de ne pas entrer dans de telles démarches).
2e phase (mesures spécifiques)
A ce stade, les complications possibles / potentielles et les problèmes dans les quatre dimensions deviennent souvent plus évidents et les mesures anticipatoires à mettre en place sont de plus en plus concrètes. Au début de cette phase, il reste en règle général un peu de temps pour compléter et si nécessaire préciser les thèmes restés un peu flou durant la phase précoce.
Pistes d’action
- Analyser et anticiper d’une manière proactive et interprofessionnelle les risques de complications, voire de crises. Il est recommandé d’établir un plan d’urgence (par exemple médication en réserve).
- Prévoir des entretiens pour informer le résident et les proches sur l’évolution de la situation dans la globalité.
- Clarifier l’objectif thérapeutique et adapter le projet de soin.
Constituer et coordonner un réseau
Constituer un réseau de prise en charge fait partie des prestations de base des soins palliatifs généraux. Le mot « réseau » fait habituellement référence à l’ensemble des intervenants extérieurs avec qui collabore l’institution. Il faut également considérer dans ce chapitre le réseau interne à l’institution, soit le travail en interprofessionnalité. Idéalement le réseau intègre les proches du résident.
Pistes d’action
- Instaurer une culture institutionnelle d’échanges réguliers entre les différents secteurs (soins, animation, intendance).
- Prévoir que le dossier informatisé (au moins une partie) soit accessible à tous les intervenants internes.
1ère phase (mesures précoces)
Pistes d’action
- Identifier et lister tous les intervenants externes potentiellement utiles dans l’accompagnement global du résident, disponibles dans le réseau loco-régional (paroisse(s), coiffeuse, associations de bénévoles, etc.), ainsi que dans le réseau socio-sanitaire (paramédicaux, EMSP). Les contacter quand nécessaire.
- Instituer un groupe interprofessionnel de référence pour chaque résident, se réunissant régulièrement (p.ex. 2–3x/an) pour rediscuter un plan commun d’accompagnement.
- A l’aide du résident et de ses proches, identifier son réseau personnel, notamment les personnes et services auxquels il a déjà fait appel précédemment.
2e phase (mesures spécifiques)
Il s’agit pour les différents partenaires de se coordonner pour être dans une véritable anticipation et ainsi éviter de se retrouver dans une dynamique de réaction aux problèmes.
Pistes d’action
- Planifier à des intervalles plus fréquents des réunions interprofessionnelles (p. ex. 1x/semaine) pour adapter le projet de soin commun, et anticiper les complications possibles.
- Planifier proactivement des entretiens avec les proches du résident.
Soutenir les proches
L’information, l’intégration et l’accompagnement des proches font partie des principes en soins palliatifs. Ces derniers jouent un rôle essentiel dans l’accompagnement et sont considérés comme une part importante du réseau social du résident ou résidente.
Pistes d’action
- Définir la position institutionnelle sur l’étendue de la place donnée aux proches au niveau de la prise en soin et de l’accompagnement. Dans chaque situation, convenir avec le résident et les proches de l’implication de ces derniers.
1ère phase (mesures précoces)
Pistes d’action
- Construire le partenariat entre l’institution et les proches, puis le développer tout au long du séjour. Les différents secteurs de l’institution sont partie prenante de ce partenariat.
2e phase (mesures spécifiques)
Pistes d’action
- Adapter l’information, l’accompagnement et le soutien des proches à l’évolution de leurs besoins au vu du changement de la situation du résident.
- Planifier une offre d’écoute active des proches.
Accompagner pendant la phase de deuil
- Formaliser la procédure d’accompagnement du décès dans le projet institutionnel
- Accompagnement des familles/proches
- Informations et accompagnements des résidents
- Soutenir les professionnels
Pistes d’action
1. Formaliser la procédure d’accompagnement du décès dans le projet institutionnel
- Le projet institutionnel explique clairement les principes d’accompagnement du décès mis en place au sein de l’établissement
- Définir un rituel institutionnel (par exemple un lieu dédié est prévu dans l’institution pour y poser un livret, une bougie, le nom et possiblement une photographie de la personne décédée).
2. Accompagnement des familles/proches
- Identifier avec le résident/résidente, les familles/proches, le/la représentant thérapeutique, en amont de l’accompagnement, les modalités en cas de décès. Les documenter dans le dossier.
- Disposer de temps afin d’écouter les familles/proches sur les derniers moments passés avec la personne et sur leur ressenti au moment du décès s’ils étaient présents. Favoriser l’expression des émotions, de la douleur que crée une séparation.
- Renseigner les familles/proches des rituels de l’institution.
- Orienter selon les besoins, sur les ressources disponibles afin de faciliter les démarches administratives, les services funéraires et le choix des vêtements par exemples.
- Une orientation peut être proposée vers un aumônier ou une autre personne offrant un accompagnement.
3. Informations et accompagnements des résidents
- Les plus proches résidents/résidentes du défunt sont informés du décès.
- Définir qui, quand, où, comment le décès sera annoncé
- Un lieu dédié dans l’institution est prévu pour y poser un livret, une bougie, le nom et possiblement une photographie de la personne décédée
- Selon les besoins des résidents/résidentes, proposer si cela est possible, la participation à la cérémonie funéraire.
- L’écoute des émotions des résidents/résidentes est nécessaire et encouragée.
5. Soutenir les professionnels
- L’institution est attentive à l’information de tous les secteurs interprofessionnels et être à l’écoute des professionnels (soutien individuel, funérailles, rituels, etc.).
- Selon les besoins et les limites de l’institution, permettre aux professionnels de participer aux funérailles.
- Favoriser les échanges autour du deuil, des douleurs liées à la séparation
- Ne pas hésiter à faire appel à de l’aide extérieure pour un soutien ou une supervision.
Identifier un besoin de soins palliatifs spécialisés
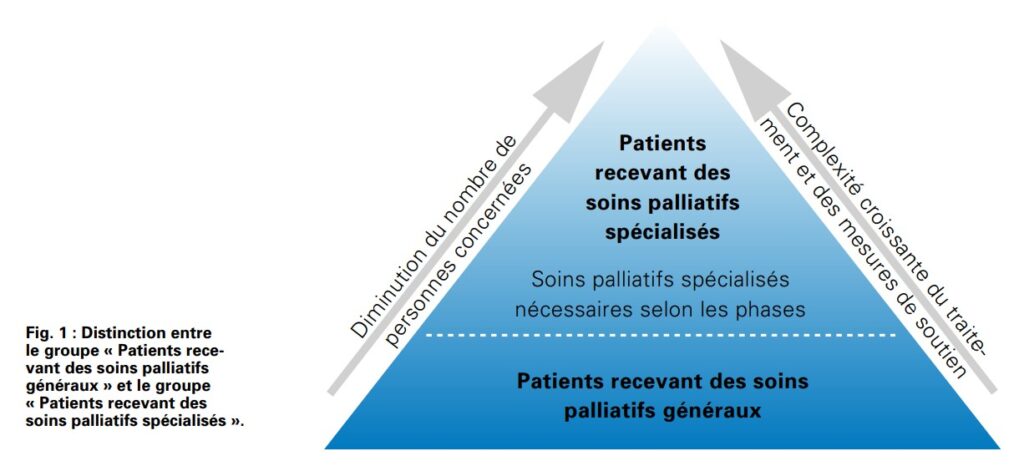
Les soins palliatifs spécialisés sont destinés aux patients donc la situation est instable avec des problématiques complexes. L’évolution progressive ou subite de leur état de santé engendre des besoins plus spécifiques qui nécessitent des connaissances spécialisées en soins palliatifs. La frontière entre soins palliatifs généraux et soins palliatifs spécialisés est bien souvent peu claire : l’état d’un patient peut s’améliorer de façon temporaire et des phases instables et complexes alternent avec des phases plus stables.
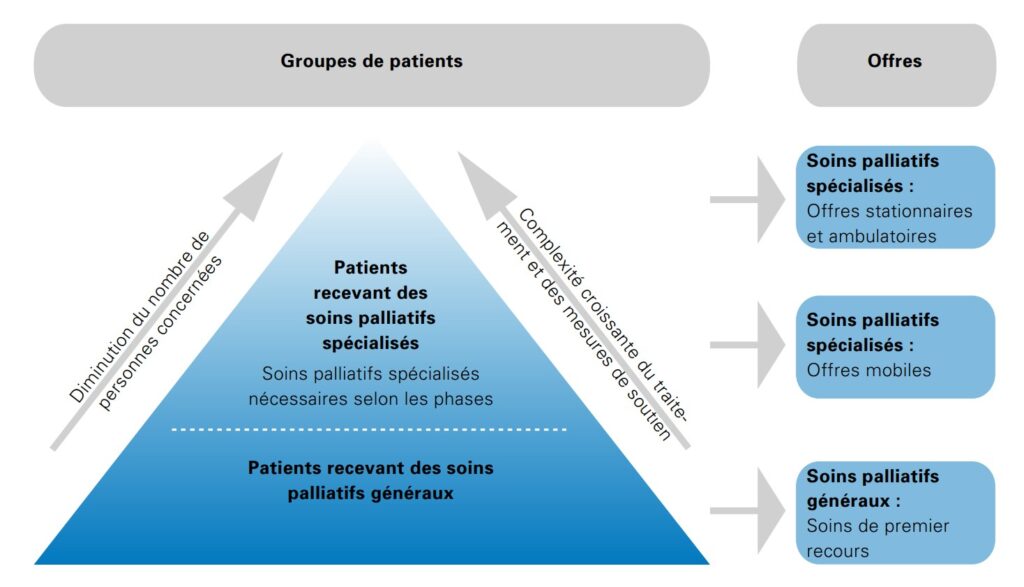
Office fédéral de la santé publique OFSP, Conférence suisse des directrices et directeurs cantonaux de la santé CDS et palliative ch (2012)
L’Equipe mobile en soins palliatifs BEJUNE (EMSP BEJUNE) est une équipe interprofessionnelle de consultant·e·s spécialisé·e·s intervenant à la demande des professionnel·le·s de la santé et du social pour leur apporter un soutien dans les situations palliatives complexes. Cette équipe est composée de médecins et d’infirmières, formé·e·s et expérimenté·e·s en soins palliatifs. L’équipe est accessible pour des conseils via sa permanence téléphonique et se déplace à domicile, dans les établissements médico-sociaux et les institutions socio-éducatives.
Pour les situations palliatives avec une instabilité et une complexité élevées qu’il n’est plus possible de prendre en charge en EMS, l’hospitalisation en unité de soins palliatifs spécialisés doit être envisagée.
Les outils d’évaluation, présentés au chapitre Identifier une situation impliquant des soins palliatifs et dans la fiche thématique qui les décrit, peuvent servir à identifier des situations nécessitant des soins palliatifs spécialisés.
Toutefois, l’expérience a démontré que le simple fait de se poser la question en équipe de l’opportunité de faire appel à un service spécialisé constitue en soi un critère pertinent. Ceci peut également concerner les questionnements d’ordre éthique. Il s’agit alors de clarifier et formuler en équipe la demande (parfois une simple question) et de prendre contact avec l’EMSP BEJUNE qui constitue le premier niveau d’intervention en soins palliatifs spécialisés.
Piste d’action
- Le concept prévoit la possibilité de faire appel à l’EMSP BEJUNE et en définit les modalités (par exemple : clarifier la demande en équipe, informer la hiérarchie).
5 ¦
Quelles sont les personnes qui offrent ces prestations et comment le font-elles
Le travail en interprofessionnalité est l’un des principes des soins palliatifs. Il vise à offrir la meilleure qualité de soins et d’accompagnement possible. Il présuppose une collaboration active entre médecins, soignants, psychologues, assistants sociaux, physiothérapeutes, ergothérapeutes, aumôniers, personnel d’intendance, bénévoles, etc. ainsi qu’avec les proches des patients.
Idéalement le concept énumère les différentes professions impliquées dans l’accompagnement palliatif et leurs rôles respectifs en lien avec les prestations telles que définies au chapitre 4 ¦ Description des prestations proposées par l’institution.
La mention des personnes, professions ou fonctions qui offrent ces prestations peut être faite dans différents documents, en fonction de l’organisation de l’institution, laquelle est garante de leur mise en oeuvre (cumul possible et souhaitable) :
- dans le concept institutionnel de soins palliatifs,
- dans les fiches de procédures,
- dans la description de fonction / cahier des charges de toutes les professions et fonctions.
Cette approche interprofessionnelle de l’accompagnement nécessite la transmission des informations pertinentes et le partage des observations. Le cadre et les modalités doivent être précisés.
Il convient de prêter une attention particulière à certains rôles spécifiques, tels que :
- le médecin institutionnel : préciser son implication dans la conception et la mise en œuvre du projet de développement des soins palliatifs au sein de l’institution afin de bénéficier de son expertise ;
- l’infirmier·ère référent·e du patient : mentionner son rôle central au niveau de la circulation des informations, de la documentation et des évaluations propre aux soins palliatifs ;
- l’infirmier·ère ressource en soins palliatifs (IRSP) : son mandat au niveau de l’institution doit être précisé dans une description de fonction et du temps doit lui être attribué pour le réaliser. Une fiche thématique est consacrée au rôle de l’IRSP.
6 ¦
Position de l’institution dans le réseau de soins
La prise en charge palliative nécessite la coopération de nombreux acteurs du domaine des soins et de l’accompagnement qui collaborent de manière interprofessionnelle. Une compréhension de la position de l’institution au sein de ce réseau favorise la collaboration et la transmission des informations.
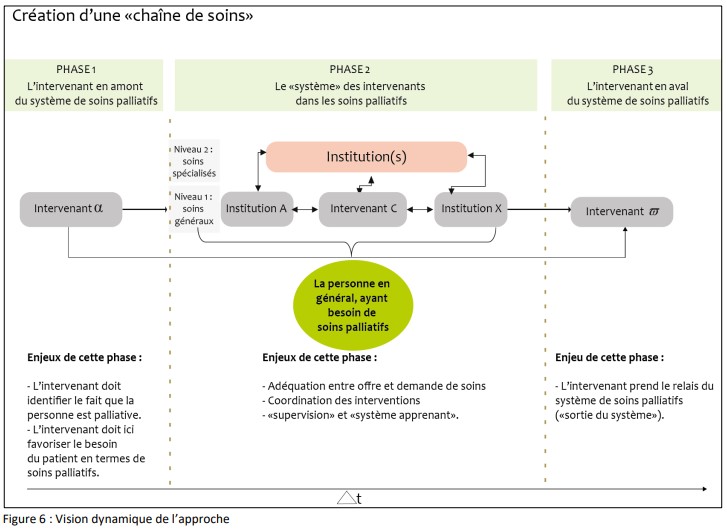
ADSP BEJUNE (2017)
Cela comprend l’identification des prestataires qui interviennent en amont et en aval de la prise en charge institutionnelle. De même, une attention particulière doit être portée au réseau des prestataires qui interviennent dans la prise en charge palliative (prestataires externes, aumôniers, services spécialisés, etc.).
Pistes d’action :
- Disposer d’une liste des prestataires qui interviennent en amont et en aval (comprenant les coordonnées de contact, ev. les modalités de collaboration et de communication).
- Disposer d’une liste des prestataires appelés à collaborer à la prise en charge palliative (comprenant les coordonnées de contact, la nature de la prestation, les modalités de collaboration et de communication, ev. la référence à une convention de collaboration).
7 ¦
Profil d’exigences de l’équipe
L’accompagnement palliatif nécessite des compétences spécifiques pour offrir les prestations décrites au chapitre 4 ¦ Description des prestations de soins palliatifs de l’institution. Un accent particulier concerne les compétences en communication pour être à même de communiquer de manière ouverte et appropriée avec le résident et ses proches.
Formation de niveau « sensibilisation »
Il est attendu que tous les collaborateurs prenant part à l’accompagnement et aux soins soient au bénéfice d’une formation de niveau « sensibilisation ». Idéalement, cette sensibilisation est proposée à l’ensemble des professionnels travaillant au sein de l’institution.
Cette exigence implique que l’institution mette en place une offre de formation à destination de son personnel. Il convient d’organiser périodiquement cette formation interprofessionnelle afin de former les nouveaux collaborateurs et d’actualiser les connaissances et compétences du personnel en place.
Certains prestataires de formation proposent aux institutions des formations de sensibilisation aux soins palliatifs. Dans notre région, l’EMSP BEJUNE propose aux institutions de telles formations sur mesure.
Formation de niveau « approfondissement »
Un membre de l’équipe infirmière, au moins, dispose d’une formation certifiée en soins palliatifs de niveau « approfondissement ». La HE-Arc Santé propose le CAS en soins palliatifs, correspondant aux exigences.
Pistes d’action :
- Planifier périodiquement une formation de sensibilisation aux soins palliatifs pour le nouveau personnel.
- Proposer une formation continue en soins palliatifs afin d’actualiser les compétences du personnel en place.
- Anticiper les besoins de formation de niveau approfondissement (CAS).
8 ¦
Description des principaux processus opérationnels en lien avec le concept de soins palliatifs
En fonction de l’organisation et du système documentaire propre à chaque institution, il convient d’intégrer les démarques spécifiques aux soins palliatifs dans les processus existants ou développer des processus propres. Une solution mixte est également possible.
De manière générale, il nous parait important de prévoir au niveau des processus opérationnels une formalisation :
- de l’individualisation de la prise en charge respectant les choix du résident dans le cadre d’un plan de soins et d’accompagnement régulièrement actualisé ;
- de la collaboration interprofessionnelle au sein de l’institution, avec le patient et les proches, mais également avec les partenaires externes, des entretiens et séances doivent être planifiée ;
- du recueil et de la disponibilité de l’information (observation, transmission, traçabilité, disponibilité) dans un cadre interprofessionnel ;
- de la planification de la formation et de l’actualisation des connaissances et compétences spécifiques aux soins palliatifs.